Vitiligo
Vitiligo is een goedaardige verworven huidaandoening, waarbij pigmentcellen in de huid door onbekende oorzaak zijn verdwenen. Het gevolg is het ontstaan van cosmetisch ontsierende, vaak symmetrisch gerangschikte, scherpbegrensde witte vlekken van verschillende grootte en vorm met vaak een progressief beloop.
Vooroordelen, onwetendheid, taboes, gebrek aan begrip, maken deze aandoening voor de patiënt psychosociaal tot een zware last. De aandoening komt voor bij 1 tot 2 % van de bevolking en bij elk ras en kan op iedere leeftijd ontstaan, met een piekincidentie tussen de 10 en 30 jaar. De frequentie onder mannen en vrouwen is gelijk.
In de meeste gevallen begint vitiligo met het verschijnen van een of meer scherpbegrensde, grillig gevormde maculae. De voorkeursplaatsen van de laesies zijn gebieden die blootstaan aan beweging of druk; de gewrichten (vingers, tenen, knieën, ellebogen), de gebieden rondom lichaamsopeningen (mond, ogen, anus, vagina) en de lichaamsplooien (oksels, liezen). De plekken vertonen vaak een opvallende symmetrische verdeling over het lichaam. Lokale depigmentaties van hoofdhaar, wenkbrauwen, oogwimpers of lichaamsbeharing (poliosis) worden niet zelden waargenomen. Ook een moedervlek met een gedepigmenteerde rand wordt bij vitiligo gezien. Deze ‘halo-naevus’ komt bij ongeveer 20% van de patiënten voor.
De witte plekken zijn door het ontbreken van pigment extreem gevoelig voor zonnestraling. Er ontstaan gemakkelijk verbrandingsverschijnselen (van roodheid tot blaarvorming). In de normaal gepigmenteerde huid worden de meeste patiënten zonder problemen wel bruin.
Aan de psychosociale aspecten die verbonden zijn met het hebben van vitiligo wordt door hulpverleners nog te vaak voorbijgegaan. Men realiseert zich onvoldoende dat deze ziekte bij de patiënt kan leiden tot vermijdingsgedrag, minderwaardigheidscomplexen, depressies ,en isolatie. Uit een onlangs gehouden enquête onder vitiligopatiënten bleek dat psychosociale problemen met name bij adolescenten overduidelijk kunnen zijn, waardoor zij belemmerd worden in hun partnerkeuze, in hun werk en tijdens sociale situaties.
Natuurlijk beloop.
Het beloop van de aandoening is onvoorspelbaar en niet constant. Gewoonlijk wordt de huidafwijking geleidelijk erger met tussenliggende perioden van stabiliteit.
Classificatie
Verscheidene classificatiesystemen zijn reeds voorgesteld bij vitiligo. De meeste berusten op het verdelingspatroon en de uitgebreidheid van de laesies. De meeste vormen worden geclassificeerd als vitiligo vulgaris. Vitiligo vulgaris kent een onvoorspelbaar beloop. Ook reageren patiënten met deze vorm verschillend op repigmentatietherapie.
Vitiligo vulgaris (symmetrisch)
Bij patiënten met deze vorm van vitiligo ontstaan overal op het lichaam vlekken. De vlekken komen symmetrisch op beide kanten van het lichaam voor. Dit is de meest voorkomende vorm van vitiligo.
Vitiligo segmentalis (enkelzijdig)
Patiënten met deze vorm van vitiligo hebben vlekken op één segment van het lichaam. Bijvoorbeeld op één helft van het gezicht of op één van de twee schouders. De vlekken kunnen wat groter worden, maar op een gegeven moment stopt dat proces. Ook zal de vitiligo zich niet naar andere segmenten uitbreiden.
Vitiligo universalis
Patiënten met deze vorm van vitiligo hebben nauwelijks nog gepigmenteerde huid.
Acrofaciale vitiligo
Patiënten met deze vorm van vitiligo hebben vlekken aan de uiteinden van het lichaam, op de armen en benen en in het gezicht (rond de ogen en mond).
Acrale vitiligo
Deze vorm van vitiligo komt voor op de uiteinden van het lichaam en op de armen en benen. Met name op de vingers en tenen.
Samenhangende aandoeningen.
Vitiligo komt voor samen met zogenaamde auto-immuunziekten, zoals thyreoïditis van Hashimoto, pernicieuze anemie, juveniele diabetes mellitus en de ziekte van Addison.
Oorzaken
De precieze oorzaak van vitiligo is nog onbekend. De volgende hypothesen zijn geformuleerd om de pathogenese van vitiligo te verklaren.
Genetische theorie.
Erfelijke factoren spelenongetwijfeld een rol bij de pathogenese van deze ziekte. Een positieve familieanamnese wordt beschreven bij 6 tot 38 van de patiënten.
De (auto-)immuunhypothese.
Volgens de auto-immuunhypothese zouden bepaalde stoornissen in zowel het humorale als het cellulaire afweermechanisme leiden tot vernietiging van lichaamseigen pigmentcellen.
De neurogene hypothese.
Er is een aantal aspecten die een neurogene oorzaak bij vitiligo aannemelijk maken.
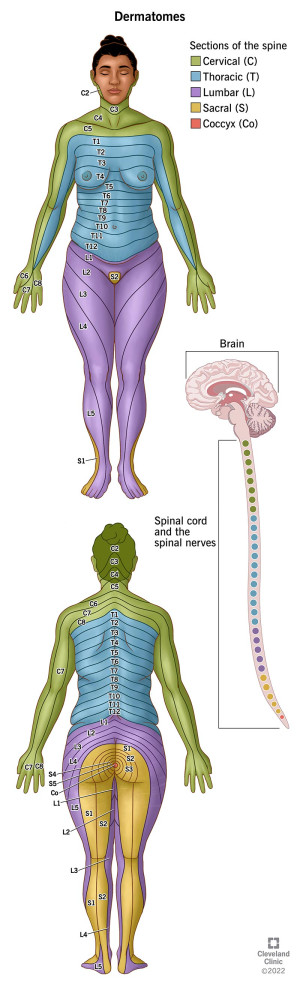
Het vóórkomen van vitiligo segmentalis, waarbij de vitiligolaesies gelokaliseerd zijn in een dermatomaal of semidermatomaal patroon. Deze vorm van vitiligo doet vermoeden dat er neurochemische mediatoren bestaan.
Dermatomen
Het ontstaan van de ziekte door psychische stress.
De vrije radicalenhypothese.
Deze theorie berust op de hypothese dat er een stoornis is in het beschermings-mechanisme dat in de normale melanocyt toxische voorstadia van melanine en vrije radicalen wegvangt. Dit zou zelfvernietiging van de melanocyt teweegbrengen.
Convergentiehypothese.
Aangezien voor elk van de genoemde hypothesen argumenten kunnen worden aangedragen neemt men ook wel een zogenaamde convergentiehypothese aan, waarbij genoemde oorzaken zowel onafhankelijk van elkaar als synergistisch kunnen werken, met uiteindelijk hetzelfde resultaat: destructie van de melanocyt.
Risicofactoren
Ongeacht de oorzaak wordt aangenomen dat bepaalde endogene en exogene risicofactoren vitiligo kunnen uitlokken bij bepaalde personen die een veronderstelde aanleg hebben voor deze aandoening. In de meeste gevallen gaat het om:
ernstige emotionele stress
lichamelijke ziekten
operaties, zwangerschappen en bevallingen
Het ‘isomorfe prikkeleffect’ (‘Köbner-fenomeen’) komt ook bij vitiligo voor; huidbeschadiging of operatielittekens blijven soms gedepigmenteerd. blootstelling aan bepaalde melanocytotoxische chemicaliën
Behandelingen
corticosteroïden
en transplantatie van pigmentcellen
Bij patiënten die hier onvoldoende op reageren en bij wie meer dan 80% van het lichaamsoppervlak is aangetast valt depigmentatietherapie van de normaal gepigmenteerde huid te overwegen. Een goede voorlichting van de patiënt over de aard en de ernst van de aandoening is van belang. Er dient met name duidelijk te worden gemaakt dat vitiligo geen infectieziekte is en dus niet besmettelijk. Tot op heden is er geen enkele reguliere behandeling beschikbaar die vitiligo volledig kan genezen.
Depigmentatietherapie.
Het verwijderen van het elders resterende pigment bij vitiligo kan overwogen worden bij patiënten die over meer dan 80% van het lichaamsoppervlak vitiligo hebben en die ongevoelig zijn gebleken voor therapievormen gericht op repigmentatie. Bij sommige patiënten met zeer ontsierende laesies in het gelaat en (of) de handen, kan men ook depigmentatie overwegen.
Camouflage behandeling
Wanneer patiënten lijden aan ernstige vitiligo in het gelaat, kan camouflagebehandeling met huidkleurige make-up worden overwogen. Maatregelen zoals het gebruik van zonwerende middelen met een hoge beschermingsfactor en het dragen van passende kleding worden sterk aangeraden om verbrandingsverschijnselen in de gedepigmenteerde plekken te voorkomen bij blootstelling aan zonlicht.
|
|
Kan een alternatieve behandeling uitkomst bieden?
Gedurende vele jaren heb ik mij verdiept in de problematiek van vitiligo en
heb daarbij, anders dan de in het algemeen geldende opvatting dat vitiligo
niet is te genezen opmerkelijke successen geboekt in mijn praktijk!
Dit betreft zowel de mogelijkheid om progressie te voorkomen,
de klacht te stabiliseren als wel om Vitiligo te genezen.

Lees hier de bevindingen van Joan:
Algemeen wordt ervan uit gegaan dat vitiligo niet te genezen is. Sinds augustus 2016 ben ik nu onder behandeling bij Peggy Oerlemans. Zij heeft een heel andere benadering van de problematiek. Zij ziet de huid als de grens tussen ons en de omgeving. Zij maakt gebruik van verschillende alternatieve behandelmethode. Dit vult zij aan met vitamines, enzymen, mineralen en een ander eetpatroon. Zoals je op de foto's kan zien is het nog niet helemaal weg, maar de verbetering is opmerkelijk.
Er zijn geen bijwerkingen voor deze behandeling, behalve dat mijn conditie enorm is toegenomen en dat ik van anderen complimenten krijg dat ik er zo goed uit zie.
Binnen haar praktijk krijgt zij steeds meer patiënten, die goed geholpen worden. Daardoor kan zij steeds meer mensen vergelijken, zodat zij een nog effectievere behandeling kan geven. Al zegt ze wel dat er verschillende oorzaken zijn.
Met vriendelijke groet,
Joan van Wijnen
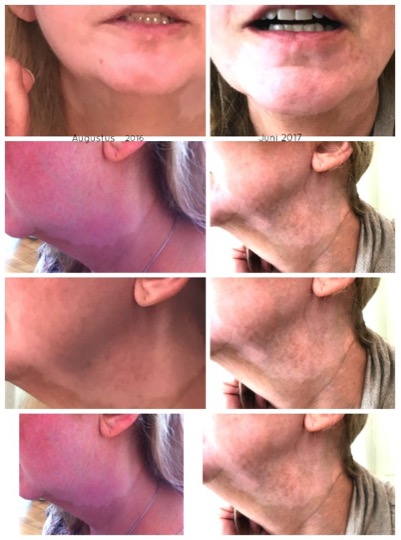
Augustus 2016. Juni 2017
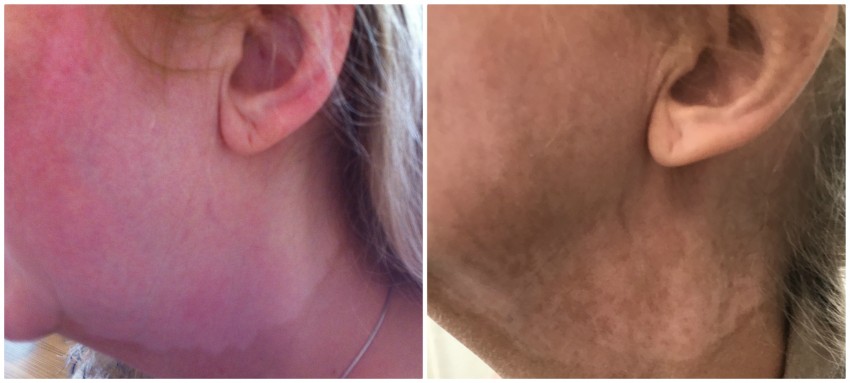
Het verhaal van Petra

|
Ongeneeslijk ziek
Naar schatting hebben 240 000 Nederlanders het. Ook ik kreeg de diagnose in 2004, met de opmerking: "Leer er mee te leven, er is niets aan te doen." Een label dat ik sindsdien meedraag en steeds zwaarder drukt.
Haat voor mijn lijf
Vitiligo krijgt meer aandacht. De witte gevlekte huid mag gezien worden. Winnie Harlow en via kledingcampagnes zoals die van Primark komen de vlekken in de spotlights. Dit krijgt veel lof. Maar, mensen met dit label ‘ongeneeslijk ziek’ ervaren ook beperkingen, angsten. Moeheid of last van de zon bijvoorbeeld, last van kritiek van anderen of onzekerheid. Of angst dat de vlekken uitbreiden, zichtbaar worden. Angst voor reacties met schaamte en andere psychosociale effecten tot gevolg. Angst dat we nog zieker worden, omdat er vaak andere ziekten mee samengaan, zoals suikerziekte of auto-immuunziektes… Angst dat je kind het wellicht ook krijgt. Angst kan omslaan van teleurstelling naar haat. De grootste angst is dan dat er niets aan te doen is… Met een machteloos gevoel tot gevolg.
Zelfklevende labels
Ik heb één persoonlijk doel: beter worden. Letterlijk en figuurlijk. Mijn motto is "Haal alles uit het leven!” Maar vitiligo heeft een heel ander doel voor ogen. Dat label kleeft aan me, als een plakkertje dat ondanks verwoede pogingen, niet te verwijderen valt. Dat de oorzaak van het ontstaan onduidelijk is en het mij fysiek en mentaal verandert, frustreert me mateloos. Het lijkt of mijn motto, vooruitgang, continu onderuit wordt gehaald.
Ik ben niet uniek!
"Laat het los, wees toch trots, de vlekken maken je uniek!" Nee, ik ben niet trots op mijn ziekte die op deze manier in de schijnwerpers staat. Ik voel me soms zo onbegrepen, mijn leven voelt dan erg shitterig… dat ik besluit ras optimist te zijn. Ik erken dat mijn leven een puinhoop is en zet een persoonlijke studie tot puinruimer op. Want als je veel verliest, dan is er ook veel te winnen. En als het leven vaak en abrupt tot stilstand komt…dan kun je erg vindingrijk worden om iets in beweging te krijgen. Studie puinruimer
Elke dag werk ik aan betere patronen, met ijver. Ook fouten volgen elkaar op. En angsten, voor achteruitgang, stilstand. En juist die dieptemomenten bevatten potentie voor overwinningen. Ik werk samen met professionals die bereid zijn om, samen, ver te gaan. Die kijken naar het geheel.
Vanuit 3 pijlers: training, coaching en voeding en die met mij buiten de gebaande paden gaan. Peggy is daarin voor mij een onmiskenbare spil. Over mijn verhaal is meer te lezen in het boek dat ik eind 2019 verwacht uit te brengen.
Valkuilen is dat gediagnostiseerden
Leven naar de prognose: ongeneeslijk ziek en zich daarbij neerleggen De ziekte ontkennen, want "het maakt ons uniek!” Machteloos en radeloos achter blijven, omdat de ziekte je leeg trekt
dat we deze ziekte enkel vanuit de buitenkant bekijken en de discussie over oplossingen is stilgevallen dat we in de slachtofferrol zitten, afhankelijk en afwachtend zijn op een wondermiddel
Vanuit hier kan ik bevestigen dat ik inmiddels blijvende repigmentatie heb, op natuurlijke basis.
|
Het Verhaal van Maartje
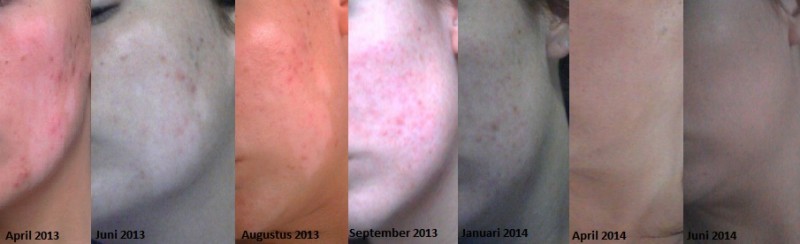
Begin Januari 2013 ontdekte ik kleurverschil op mijn linkerwang. Dit ging toen over een vlekje van 2x2cm die er wit uitzag ten aanzien van de rest van mijn gezicht.
Natuurlijk begon ik te googelen over wat dit kon zijn en al snel kwam ik uit bij de aandoening vitiligo. Overal stond beschreven dat er nog maar weinig behandelingen voor waren die echt effectief zijn om vitiligo te bestrijden. Via de huisarts doorverwezen naar Ziekenhuis Bernhoven in Uden. Daar keek de dermatoloog 2 minuten naar mijn wang en zij er niets aan te kunnen doen ; ik werd weer naar huis gestuurd.
Hier wilde ik het niet bij laten zitten omdat ‘die vlek’ op mijn wang inmiddels 12x8cm was in plaats van 2x2cm en ging terug naar de huisarts om nog een verwijzing te kunnen krijgen. Dit keer ging ik naar het Radboud in Nijmegen.
Daar kwam ik bij een dermatoloog terecht die me overal op screende en verschillende lichamelijke onderzoeken deed.
Ook daar zijden ze dat er helaas maar weinig behandelmethodes zijn tegen vitiligo.
Ze gaven me twee crèmes mee naar huis die ik 3 maanden moest smeren. Dit waren twee corticosteroïden oftewel prednison!
Al snel kreeg ik hier vervelende bijwerkingen van zoals tintelingen en een branderig gevoel. Plus ik kon zonnestralen en waterstralen niet verdragen op mijn gezicht en kreeg flinke acne. Na drie maanden terug geweest op controle maar zonder enige verbetering.
Mijn goede moed zakte in mijn schoenen en had geen idee wat ik nog meer kon doen , als artsen niet weten wat ze moeten doen , hoe kan ik het dan weten ?
Toen kreeg ik van iemand te horen dat er in Cuijk een praktijk zit die Anders Beter heet en misschien ook mijn probleem wel zou kunnen aanpakken. Ik wist toen nog niet helemaal wat ik er van moest verwachten want ik had namelijk nog nooit gehoord van orthomoleculaire geneeskunde. Maar met nieuwe moed mailde ik voor een afspraak!
Begin september 2013 had ik mijn eerste afspraak bij Peggy. Hier werd door Peggy haar onderzoeken al snel duidelijk dat ik veel verkeerde dingen at die voor mijn lichaam niet goed waren. En waar mijn lichaam verkeerd op reageert en dit uitte zich bij mij in vitiligo. Ik kreeg als advies mee om geen varkensvlees en melkproducten meer te gebruiken, of in ieder geval zo min mogelijk. Hierbij kreeg ik enkele voedingssupplementen om vitamines aan te vullen.
Een aantal weken na de eerste afspraak zag ik al verbetering! Ik kon me ogen niet geloven, op een natuurlijke wijze werden mijn klachten minder!
Inmiddels ben ik ongeveer 6 keer bij Peggy geweest en is de vitiligo vrijwel weg ! Ik ben Peggy ontzettend dankbaar !
Literatuur
Bron: Ned. Tijdschrift voor geneeskunde
1. Mosher DB, Fitzpatrick TB, Hori Y, Ortonne JP. Disordersof melanocytes. In: Fitzpatrick TB, Eisen AZ, Wolff K, Freedberg IM, FrankAusten K, editors. Dermatology in general medicine. New York: McGraw HillBook Company, 1993:903-96.
2. Westerhof W, Bolhaar B, Menke HE, Harper Jl. Resultatenvan een enquête onder vitiligopatiënten. Ned Tijdschr DermatolVenereol 1996;6:100-5.
3. Porter J, Beuf AH, Lerner A, Nordlund J. Response tocosmetic disfigurement: patients with vitiligo. Cutis1987;39:493-4.
4. Westerhof W. Differential Diagnose bei Vitiligo –ein Bildbericht. Aktuelle Dermatol 1993;19:80-6.
5. Ortonne JP, Bose SK. Vitiligo: where do we stand? PigmentCell Res 1993;6:61-72.
6. Salzer BA, Schallreuter KU. Investigation of thepersonality structure in patients with vitiligo and a possible associationwith impaired catecholamine metabolism. Dermatology1995;190:109-15.
7. Lerner AB. On the etiology of vitiligo and gray hair. Am JMed
8. Schallreuter KU, Wood JM, Ziegler I, Lemke KR, PittelkowMR, Lindsey NJ, Gutlich M. Defective tetrahydrobiopterin and catecholaminebiosynthesis in the depigmentation disorder vitiligo. Biochim Biophys Acta1994;1226:181-92.
9. Le Poole IC, Das PK, Wijngaard RM van den, Bos JD,Westerhof W. Review of the etiopathomechanism of vitiligo: a convergencetheory. Exp Dermatol 1993;2:145-53.
10. El Mofty AM. A preliminary report on the treatment ofleukoderma with Ammi Majus Linn. J R Egypt Med Assoc1948;31:651-65.
11. Nieuweboer-Krobotova L, Westerhof W. Behandeling vanvitiligo met UVB (311 nm). Ned Tijdschr Dermatol Venereol terperse.
12. Grimes PE. Vitiligo. An overview of therapeuticapproaches. Dermatol Clin 1993;11:325-38.
13. Falabella R, Arrunategui A, Barona MI, Alzate A. Theminigrafting test for vitiligo: detection of stabile lesions for melanocytetransplantation. J Am Acad Dermatol 1995;32:228-32.
14. Boersma BR, Westerhof W, Bos JD. Repigmentation invitiligo vulgaris by autologous minigrafting: results in nineteen patients. JAm Acad Dermatol 1995;33:990-5.
15. Kahn AM, Cohen MJ. Vitiligo: treatment by dermabrasionand epithelial sheet grafting. J Am Acad Dermatol 1995;33:646-8.
16. Falabella R, Escobar C, Borrero I. Transplantation of invitro cultured epidermis bearing melanocytes for repigmenting vitiligo. J AmAcad Dermatol 1989;21:257-64.
17. Mosher DB, Parrish JA, Fitzpatrick TB. Monobenzylether ofhydroquinone. A retrospective study of treatment of 18 vitiligo patients anda review of the literature. Br J Dermatol 1977;97:669-79.
18. Reynolds JEF, editor. Martindale. The ExtraPharmacopoeia.
31th ed. London: the Pharmaceutical Press, 1996.
19. Thissen M, Westerhof W. Laser treatment for furtherdepigmentation in vitiligo. Int J Dermatol terperse.